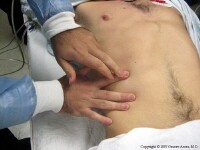
EXAMEN DEL TÓRAX
Limite Superior:
Por delante el relieve del borde superior del manubrio esternal y las clavículas .
Por detrás una línea trazada entre ambas articulaciones acromio claviculares pasando por la apófisis espinosa de la 7ª cervical

Límite Inferior:
El límite inferior está dado por el relieve del reborde costal y apéndice xifoides, extendiéndose por detrás hasta la 12ª costilla.
Limites Laterales:
Estos límites externos no son absolutos respecto del contenido interior de la cavidad, ya que ambos vértices pulmonares sobresalen por encima hacia el hueco supraclavicular.
La mejor posición que puede adquirir el paciente para el examen del tórax es estando sentado.
En la primera aproximación al examen físico del paciente es posible evaluar alteraciones generales de valor diagnostico. Algunos Ejemplos son:
El estado de nutrición, (si esta bien nutrido o mal nutrido ) que puede llegar al grado de caquexia en el carcinoma broncógeno y en la tuberculosis crónica extendida.
La cianosis(color azulado de la piel ) por insuficiencia respiratoria
El aleteo nasal y la utilización de los músculos esternocleidomastoideos en la crisis asmática.
La inspección del Tórax se divide en dos:
Estática (en reposo)
Dinámica (Durante movimientos respiratorios)
Tórax Estático
Se procede para detectar la presencia de deformidades del tórax ya sean adquiridas o congénitas.
Deformidades congénitas del tórax
Tórax acanalado.
Tórax acanalado.
torax en embudo
Tórax piriforme
Tórax paralitico
torax piramidal
Tórax piriforme
Tórax paralitico
torax piramidal
Tórax en la obstrucción nasal crónica
torax en falda
Tórax raquítico
torax escafoides
torax telescopado
Tórax en carena
Pectus carinatum
Tórax enfisematoso
Tórax tuberculoso
Tórax pleurítico
Empiema crónico.
Tórax de polichinela

-torax efisematoso
La caja se deforma por la hiperinsuflación permanente en el enfisema pulmonar, con aumento a predominio del diámetro antero posterior desproporcionadamente.
-*torax cifoescoliotico
La exageración de la curvatura a concavidad anterior en la columna dorsal (cifosis) habitualmente se combina con la desviación lateral de la misma (escoliosis). Éstas pueden ser congénitas o adquirirse por lesiones óseas como las fracturas vertebrales, o bien como vicio postural.
Anomalía del esqueleto ose Anomalía congénita.
-Procesos inflamatorios.
-Nódulos neoplasicos.
-fracturas.
Anomalía de la piel del tórax Eritema.
*Dermografismo blanco o negro.
*latidos arteriales.
*Síndrome de la vena cava superior.
*Proceso inflamatorio apicales .
*Estrías o arañas vasculares.
*Edema.
*Enfisema.
*Empiema.
*Atrofia de las partes blandas.
*Aumento de los ganglios linfáticos.
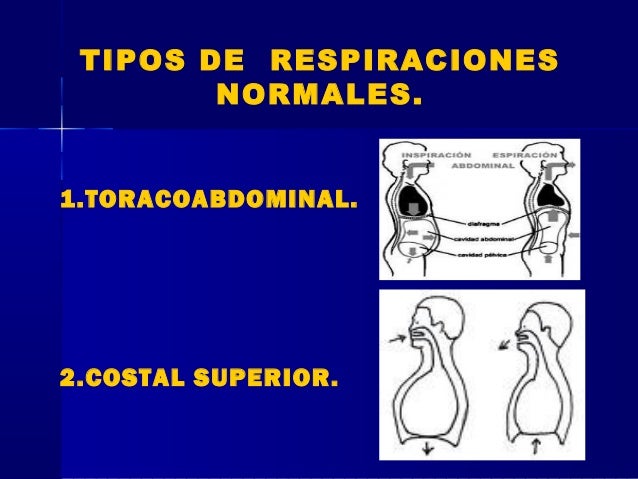
Tipos de Respiración normal
(En niños)
Frecuencia respiratoria Al nacer: 44 R/M
5 años: 26 R/M
15-20 años: 20 R/M
20-25 años: 18 R/M
25 A 30 años: 16 R/M
Mayores de 40 años 18 R/M

PALPACIÓN
Palpacion Sistema Respiratorio .Hay cinco pasos:
Alteraciones de la pared torácica
Resistencia torácica
Expansión torácica
Vibraciones vocales
Vibraciones pleurales
Alteraciones en la Expansión torácica:
Bilateral: enfisema pulmonar, fibrosis pulmonar difusa o los derrames pulmonares bilaterales.
Localizada: se limita a una región del tórax. Hallazgo mas frecuente. Tuberculosis y el cáncer de pulmón
Unilateral: Lesiones extendidas como sínfisis pleural, atelectasia pulmonar unilateral, derrame pleural masivo y neumotórax total.
Las vibraciones vocales aumentan de intensidad:
cuando e parénquima aparece condensado y sin aire.
en todo los estados patológicos del pulmón, que conducen a la formación de cavidades.
cuando el pulmón subyacente está sometido a un funcionamiento exagerado por suplencia funcional.
Frémito pectoral o vocal
Intensidad de las vibraciones:
A) cualidades de la voz
B) diámetro > o < de las vías respiratorias.
C) distinta resistencia y amplitud vibrátil de la pared del tórax
Frémito laringotraqueal
fremito pleural
fremito cavernoso
Frémito bronquial.
PERCUSION
La percusión ayuda a determinar si los tejidos subyacentes están llenos con aire, líquidos o sólidos. La percusión del tórax se efectúa con la técnica universal digito-digital de Gerhardt, excepto en la columna vertebral donde se percute con la técnica unimanual.
Los sonidos obtenidos se caracterizan como:
Sonoridad (resonancia): el ruido es grave y retumbante, como el golpe sobre el parche de un tambor. Corresponde a la mayor parte del tórax, incluyendo el esternón y la columna vertebral.
Matidez: seco y apagado, de corta duración. Para conocerlo, el aprendiz puede percutir el muslo o la masa del deltoides. Un punto intermedio entre sonoridad y matidez es la submatidez.
Causa de matidez:
Atelectasia
Condensación
Derrame pleural
Causas de hipersonoridad o timpanismo Neumotórax
Neumotórax a tensión
Enfisema
Relajación del parénquima pulmonar por compresión.
Resonancia
Timpanismo: sonido con cierto timbre musical y resonante. Corresponde a grandes cavidades con aire.
PULMONES
Los pulmones están cubiertos por la pleura: estas son 2 una pleura visceral cubre el pulmón, y la parietal cubre la pared torácica, el diafragma y el pericardio. Entre ambas hojas, queda un espacio virtual (cavidad pleural) que contiene una fina capa de líquido seroso que las lubrica allí tambien se encuentra el factor sulfactante .
El pulmón derecho tiene tres lóbulos: superior, medio e inferior. El pulmón izquierdo tiene dos lóbulos: superior e inferior.
Algunas alteraciones que se pueden encontrar en el torax son:
Tórax en tonel: se caracteriza porque el diámetro anteroposterior ha aumentado haciéndose prácticamente igual que el transversal. Se observa en pacientes enfisematosos.
Cifosis: corresponde a una acentuación de la curvatura normal de la columna, de modo que el paciente queda encorvado.
Escoliosis: es la desviación de la columna vertebral hacia los lados.
Pectus carinatum: cuando el esternón presenta una prominencia como quilla .
Pectus escavatum: cuando el esternón se presenta hundido
Es importante fijarse en la forma cómo el paciente respira:
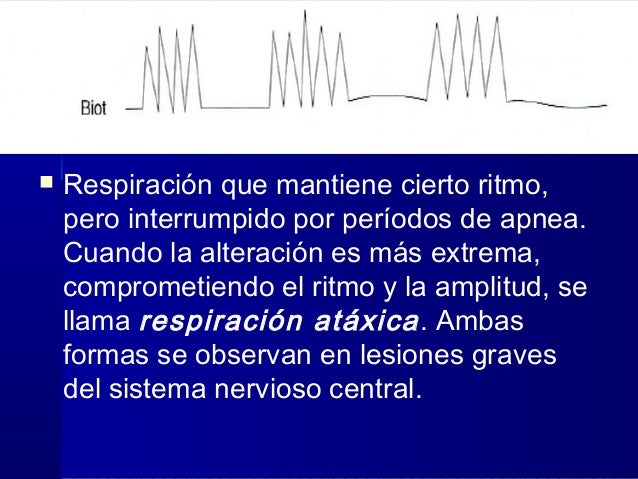
Si se aprecia respirando tranquilo o se nota afligido, como si le faltara el aire disnea, la frecuencia respiratoria (ej: pacientes febriles pueden presentartaquipnea), la expansión torácica (ejemplo una respiración de amplitud normal, aumentada o superficial), la ritmicidad (ejemplo normal es que sea regular, pero podría ocurrir que un paciente presente variaciones con se ve en la respiración deCheyne-Stokes)
En la auscultacion debemos de dividir el torax posterior en 4 o 9 cuadrantes, los cuales debemos de percutir detenidamente y conparando los sonidos para ver si hay alguana afectación
Los ruidos que se pueden auscultar en el examen de los pulmones.
Ruido traqueal: es el sonido normal que se genera a nivel de la tráquea. Se escucha al aplicar el estetoscopio sobre la tráquea en el cuello.
Ruido traqueobronquial: es parecido al ruido traqueal, pero menos intenso. Se ausculta por delante, a nivel del primer y segundo espacio intercostal y, por detrás, en la región interescapular.
Murmullo pulmonar: es un ruido de baja frecuencia e intensidad, y corresponde al sonido que logra llegar a la pared torácica, generado en los bronquios mayores, después del filtro que ejerce el pulmón.
Transmisión de la voz: corresponde a lo que se ausculta en la superficie del tórax de palabras que pronuncia el paciente (ejemplo: treinta y tres).
Crepitaciones: son ruidos discontinuos, cortos, numerosos, de poca intensidad, que ocurren generalmente durante la inspiración y que son similares al ruido que se produce al frotar el pelo entre los dedos cerca de una oreja.
Frotes pleurales: son ruidos discontinuos, que se producen por el frote de las superficies pleurales inflamadas, cubiertas de exudado.
Sibilancias: son ruidos continuos, de alta frecuencia, como silbidos, generalmente múltiples. Se producen cuando existe obstrucción de las vías aéreas. Son frecuentes de escuchar en pacientes asmáticos descompensados. Son más frecuentes cuando los enfermos están acostados. Pueden generar vibraciones palpables en la pared torácica (frémitos).
Cornaje o estridor: es un ruido de alta frecuencia que se debe a una obstrucción de la vía aérea superior, a nivel de la laringe o la tráquea, y que se escucha desde la distancia. Se ha comparado con el ruido de un cuerno dentro del cual se sopla.
Estertor traqueal: ruido húmedo que se escucha a distancia en pacientes con secreciones en la vía respiratoria alta; frecuente de encontrar en personas comprometidas de conciencia.
Respiración ruidosa: es la condición en la cual la respiración, que en condiciones normales es silenciosa, se vuelve ruidosa y se escucha desde alguna distancia. Este tipo de respiración es frecuente de encontrar en pacientes con obstrucción bronquial.